嚥下障害とは?歯科衛生士として原因と対策を正しく理解する

Dキャリアプラス編集部です。
高齢者を対象とした訪問歯科の医療現場では、嚥下障害で悩まれている方が多くいらっしゃいます。
嚥下とは食べ物を飲み込む動作を指します。食事中にむせたり、飲み込むことに少しでも違和感があれば、口腔機能低下症や嚥下障害の可能性があります。
オーラルフレイルが注目される今、嚥下障害の治療や予防対策はどうしたらよいのでしょうか。
嚥下障害について、原因と症状を正しく理解して、患者さんの嚥下障害を早期発見、予防へつなげるための学びの場をDキャリアプラスの「認定制度/DSアカデミー」ではご用意しています。
本記事では、まずは嚥下障害について正しい知識を深めていただきます。
- Dキャリアプラスの動画学習サービス「摂食嚥下」「嚥下障害と低栄養」などで学習ができます。
目次
嚥下障害とは?
嚥下(えんげ)とは、口の中に入れた食べ物を自然に食道から胃へと送り込むことをいいます。
嚥下障害とは、口の中のものを上手く飲み込めなくなる状態のことです。
加齢に伴い食べ物を飲み込む筋肉が衰えることで嚥下機能が低下し、嚥下障害になってしまう高齢者が多くいます。
嚥下障害により食事が満足にできず、栄養不足になることで体重が減少したり、脱水状態になることもあります。また、食べ物が喉に詰まって窒息する恐れや誤嚥性肺炎を引き起こす可能性もあるため、命に関わることもあります。
嚥下障害の疑いがある場合は、急ぎ改善する必要があります。
嚥下障害が引き起こす症状
嚥下機能低下のサインは、食事中によく現れます。
よく観察し、あてはまる症状があれば、嚥下障害になっている可能性があります。
歯科衛生士は、必要に応じて嚥下障害に対する適切な介入を行い、誤嚥のリスクを減らし、患者さんが安心して食事ができるよう働きかける重要な役割を担っています。
食事中にむせたり、咳き込んだりする
嚥下障害になると食事中にむせることが多くなります。
特に、汁物など水分を多く含んだ食べ物はむせやすく、唾液でも咳き込む場合がありますので、要注意です。
通常、食べ物を飲み込む際には喉仏が持ち上がることで気管を閉じますが、加齢による筋力低下で喉仏を持ち上げる筋肉が衰えると、気管を閉じることができません。
その結果、気管に食べ物が入りやすくなり、むせたり、咳き込んだりしてしまいます。

食事に疲れる・最後まで食べきれない
食べ物が飲み込みにくくなったり、飲み込んでも口腔内に食べ物が残ったりすることで咀嚼(そしゃく)にも時間がかかってしまい、食事をすること自体が大変です。そのため、嚥下障害になると食事時間も長くなり、食べることに疲れてしまいます。
また、嚥下障害により食べられるものも制限されるため、食事への意欲がますます低下します。
これらのことから、せっかくの楽しいはずの食事が、疲労を感じて最後まで食べきれない状態につながってしまいます。

柔らかく、噛まずに食べられるものをよく好む
嚥下障害になると、食べ物を飲み込みにくくなります。
特に、よく噛んで飲み込まないといけない食べ物を避けるようになったり、麺類などの柔らかくあまり噛む必要のないものを好んで食べるようになります。
口の筋肉や歯は使うと健康に良いので、柔らかいものばかり食べる場合は嚥下体操など提案してみましょう。

低栄養状態・脱水状態になる
食べやすいもの・飲み込みやすいものばかりを口にするようになると、栄養のバランスが偏り低栄養状態になってしまうのです。
特に、水分を多く含む食べ物はむせる原因になるので避けがちになり、その結果、水分不足に陥り、脱水状態になってしまう恐れがあります。
嚥下障害になると、低栄養状態・脱水状態になってしまうことが多いので、注意が必要です。

窒息する危険がある
嚥下障害になると、食べ物が口の中にずっと残ったり、なかなか飲み込めないなどの影響が出る場合があります。
そのため、口に入れた食べ物を上手く食道に運ぶことができず、気管に食べ物が入る誤嚥を引き起こしてしまうことで、窒息のリスクが高まります。
食べ物を喉に詰まらせると呼吸ができなくなり、命にかかわる深刻な事態になりますので、しっかりと予防を促しましょう。
嚥下障害の原因とは?
食べ物が口腔内から咽頭、食道を経て胃に至るまでには多くの器官が関わっています。
嚥下障害は、これらの器官が何らかの理由で上手く機能しないことが原因で起こります。
高齢者の嚥下障害の原因は「器質的原因」「機能的原因」「心理的原因」「医原性疾患」の4つに大別されます。
それぞれの原因についてご紹介します。

1.器質的原因
飲み込む動作に必要な器官である口腔・咽頭や食道に炎症や腫瘍、外傷などがあり、食べ物が通る道をふさいでしまって、うまく嚥下ができなくなるケースを「器質的原因」といいます。
原因としてまとめると以下のようになります。
- 舌炎、咽頭炎、扁桃炎、喉頭炎、食道炎など
- 口腔・咽頭腫瘍、食道腫瘍、食道裂孔ヘルニアなど
- 各部の術後異常
- 頚椎症などの外傷
2.機能的原因
器官そのものには問題がなく、嚥下にかかわる器官を動かす筋肉や神経に問題があって嚥下機能が低下するケースを「機能的原因」といいます。
加齢により咀嚼や嚥下に必要な筋力が衰えるのも、機能的原因の一つです。筋力の低下は飲み込むときに気道を閉じることができなくなり、食べ物が気管に入りやすくなり誤嚥や窒息する恐れがあります。
原因としてまとめると以下のようになります。
- パーキンソン病、筋委縮性側索硬化症、ギランバレー症候群、などの神経変性疾患
- 多発性硬化症、脳炎、脳腫瘍、脳性マヒ、筋ジストロフィー、重症筋無力症、多発性筋炎など
- 脳神経系の障害
- 脳血管障害
- 加齢による機能低下(飲み込み反射、むせの反射、食べる集中力など)
3.心理的原因
うつ病、ストレスなどによる精神的・心因的疾患により起こるケースを「心理的原因」といいます。
心理的な違和感や飲み込みづらさを感じて、上手く嚥下ができなくなります。心理的原因の場合、神経性食欲不振症などの症状となって現れます。
4.医原性疾患
医療行為が原因で新たに生じる疾患により起こるケースを「医原性疾患」といいます。
高齢者は複数の疾患を抱えている場合が多く、薬の服用も嚥下障害に大きく影響します。
また、術後の合併症として、手術による嚥下関連器官の筋力や神経へのダメージがあります。
さらに、術後の長期の経管栄養(経鼻胃管・胃ろう)などによる影響もあります。その結果、嚥下機能が低下することがあります。
原因としてまとめると以下のようになります。
- 薬剤の副作用
- 手術による関連器官の筋力低下やダメージ
- 長期の経管栄養チューブ挿管
- 術後の合併症
- 高齢者への手術(潜在的な嚥下機能の低下による影響など)
嚥下障害が引き起こす「誤嚥性肺炎」とは?
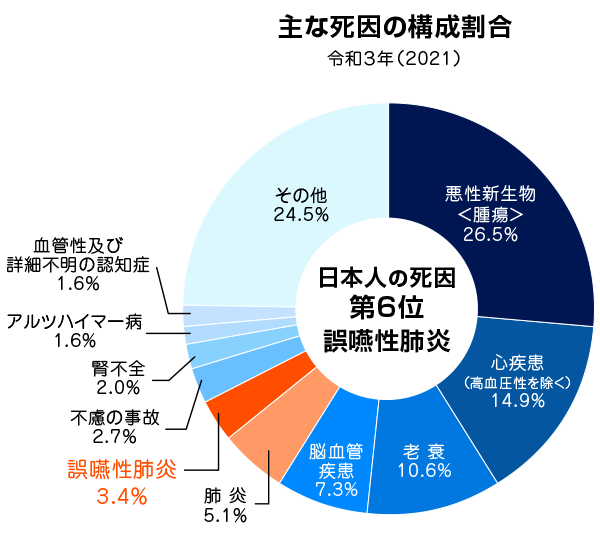
日本において「誤嚥性肺炎」は、がん、心疾患、老衰、脳血管疾患、肺炎についで6番目に多い死因です(※1)。
肺炎で亡くなるのはほとんどが高齢者で、その中でも誤嚥性肺炎による死亡は7~8割以上を占める(※2)といわれています。
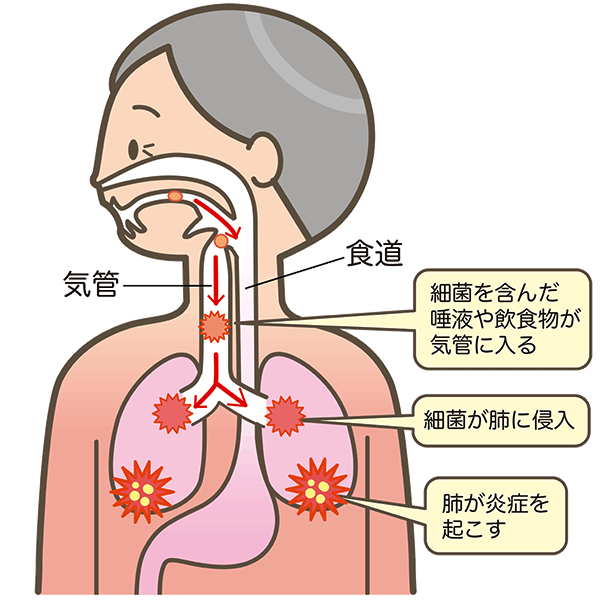
通常、口腔内のものを飲み込むときは気管につながる部分が閉じています。しかし、嚥下障害が起こると誤って気管に入ってしまうことがあります。これを「誤嚥」と呼びます。
気管に入った食べ物や唾液に含まれる細菌が肺に達すると、中で炎症を起こし、激しく咳き込んだり高熱が出たりといった症状が現れます。これを「誤嚥性肺炎」といいます。
高齢者は飲み込む際の気管を閉じる機能が衰えているため、誤嚥を起こしやすく、誤嚥性肺炎を引き起こすリスクが高くなります。
※1:厚生労働省「令和3年(2021)人口動態統計月報年計(概数)の概況」より
※2:「70 歳以上の高齢者の誤嚥性肺炎に関する総入院費の推計値(2014年)」から引用
誤嚥性肺炎の症状
誤嚥性肺炎は高齢者の死因として多くの割合を占めている恐ろしい病気ですが、通常の肺炎で見られる高熱や激しい咳、肺雑音などの症状がはっきり見られない場合もあります。
特に高齢者の場合は、病状が進んでも軽い症状しか現れず判断しづらいことがあるので、重症化してから初めて気が付くという事態になりかねません。
「いつもより元気がない」「ぼんやりしている時間が増えた」「唾液や食べ物をなかなか飲み込めない」「食後に疲れている」などの様子が見られたら、誤嚥性肺炎を疑いましょう。
口腔ケアの重要性
嚥下障害を抱えている人は、 口内に食べ物が残りやすく丁寧に手入れをしないと細菌まみれになってしまいます。
その結果、誤嚥性肺炎にかかりやすくなってしまうので、日頃からの口腔ケアが非常に重要です。
口腔内が清潔に保たれていないと、細菌がますます繁殖して誤嚥性肺炎を発症するリスクが高まるので、意識的に清潔に保つように心掛ける必要があります。
特に、要介護状態になった高齢者にとって、「最後まで自分の口から食べる」ことは大変重要です。口から食べることにより、嚥下障害や慢性疾患などの重症化を防ぎ、より豊かな療養生活を送れるようになります。
口腔環境を守ることに加え、飲み込みに関連するさまざまな筋肉や器官の機能低下を予防することにつながります。
歯科衛生士として、高齢者の口腔と摂食嚥下機能の維持向上に取り組んでいきましょう。

嚥下障害の治療方法とは?
ほとんどの場合、嚥下障害はリハビリテーションで治すことができます。
重度の嚥下障害の場合は手術を行いますが、高齢者の場合はリハビリによる改善を目指すことができます。
リハビリの治療内容、手術についてご紹介します。
リハビリによる嚥下機能の回復
嚥下障害のリハビリには「間接訓練」と「直接訓練」があり、食べ物を使わない間接訓練から開始し、回復状況を見ながら直接訓練を増やしていくのが一般的です。
- Dキャリアプラスの動画学習サービス「口腔リハビリテーション」などで学習ができます。
間接的訓練
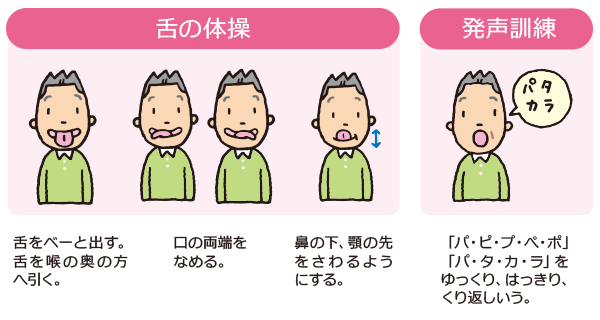
嚥下機能の回復を目的とし、食べ物を使わずに間接的に行う舌や口のトレーニングを「間接訓練」といいます。
継続的に行うことで、咀嚼力と嚥下機能を向上させることができるので、毎日コツコツ継続することが重要になります。
なお、間接的訓練の具体的な方法は以下のようなものが挙げられます。
- リラクゼーション
- 口唇・舌・頬の訓練
- 口唇の閉鎖訓練
- 喉のアイスマッサージ
- 嚥下反射促通手技
- バルーン法(バルーン拡張法・バルーン訓練法)
- 呼吸訓練
- 発声訓練(パタカラ体操)
直接的訓練
間接的訓練と違って実際に食べ物を使って行うトレーニングを「直接訓練」といいます。
ゼリーなどの柔らかく食べやすいものから始めて、徐々に通常の食事に近付けていきます。
なお、直接的訓練の具体的な方法は以下のようなものが挙げられます。
- 嚥下の意識化
- 食品の調整(食品の形状や柔らかさを調整)
- 交互嚥下(形状の異なる食品を交互に摂取)
- 複数回嚥下
手術で治療する
重度の嚥下障害を患っている場合、リハビリで嚥下機能を回復させることは難しいので手術で治療することになります。
手術は大きく分けて「嚥下機能改善手術」と「誤嚥防止術」の2つに分けられます。
嚥下機能改善手術は誤嚥をなるべく減らし、口から食事できるようにする手術です。
誤嚥防止術は嚥下機能改善手術を行なっても嚥下機能の回復が見られない際に行う手術です。あくまでも誤嚥防止が目的としており、この手術を行うことで発声機能を喪失してしまうリスクがあるため、慎重な判断が求められます。
また、経管栄養など口以外で食事を摂取する手段も選択できるので、嚥下障害や治療への理解を深め、患者自身が最善の治療方法を選択できるのです。
嚥下障害の予防方法
嚥下障害を予防するためには、食事や衛生面での配慮が大切です。
正しい姿勢で食べる
正しい姿勢で食べることは誤嚥防止につながります。
一般的に良いとされている姿勢は椅子に深く腰を掛け、背筋が伸びるように座るなどです。姿勢を整えてあげましょう。
また食事に集中できるようにテレビを消すなど落ち着いて食べられる環境を整えることも大切です。
ただし、特にマヒのある方などは、これに限らず個人に合った姿勢を重視します。
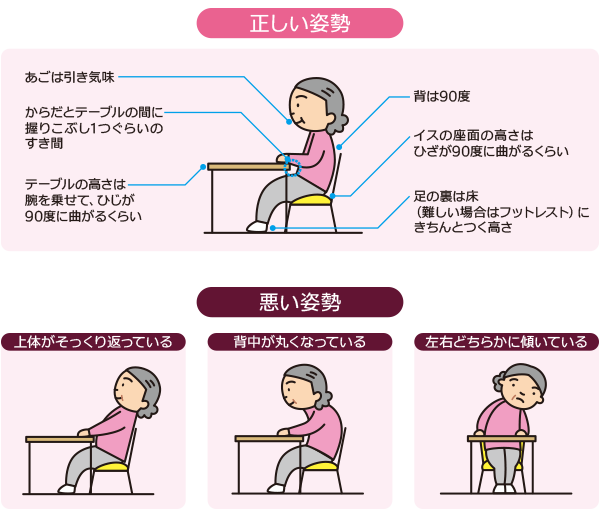
下記のような悪い姿勢は誤嚥の恐れが高く非常に危険です。注意しましょう。
- 上体が反り返っている
- 背中が丸くなっている
- 左右どちらかに傾いている
姿勢についての詳しい解説は「はじめよう!やってみよう!口腔ケア」の食事の工夫「姿勢」をご覧ください。
飲み込みやすい食事を提供する
個々人の嚥下のレベルに応じて、飲み込みやすい形状の食事を提供することが大切です。
飲み込む力が弱っている方には、飲み込みやすく配慮された嚥下食に変えることも必要です。肉などの口の中で噛み砕きづらい食べ物は、うまく噛み切れないまま飲み込んで窒息してしまう危険性があります。あらかじめ細かく切っておくなど、飲み込みやすい食事を提供しましょう。
機能回復のためのリハビリでは、「嚥下訓練食」「嚥下食」「介護食」の3つで構成された嚥下食を段階的に使用します。
嚥下機能レベルに応じた食事を摂ることで、栄養状態の改善を図れます。

口腔ケアをしっかり行う
口の中を清潔に保つことは非常に重要です。
毎食後、きちんと歯磨きをすること、入れ歯の場合は外して洗浄するなど、口の中を清潔に保つようにしましょう。
きちんと口腔ケアができていないと、口の中の細菌が増殖して歯周病や誤嚥性肺炎になるリスクが高まります。
口腔ケアを行い、常に口の中を綺麗にしておくようにしましょう。
- Dキャリアプラスの動画学習サービス「口腔ケア」などで学習ができます。

DSアカデミー「摂食嚥下コース」について
飲み込みのメカニズム・摂食嚥下障害の原因やリスク・アセスメント方法・食べ続けるために必要なこと・とろみの粘度と測定方法など、摂食嚥下に関わる情報を分かりやすくまとめた講義になっています。
ぜひ、今後のケアにお役立てください。
こんな方におすすめ
- 現在勤務中の歯科医院で訪問歯科に取り組む予定がある方
- 施設の訪問時に、嚥下について相談を受けることが多く感じている方
- 嚥下評価と訓練方法を知りたい方、学びたい方
- 摂食嚥下を系統立てて学び、業務に活かしたいと思っている方
- キャリアアップのために知識を身に付けたい方

学びやすい学習スタイル・カリキュラム
摂食嚥下分野における歯科衛生士の役割や摂食嚥下の基礎から評価、訓練などの業務について、「初級」「中級」「上級」の全3回で、系統的に学べます。
初級では、摂食嚥下のメカニズム、高齢者、障害者、要介護者と摂食嚥下障害についてと、要介護者に多い疾患と摂食嚥下障害の関係、適切な食物形態と誤嚥、窒息予防について学ぶことができます。明日から実際に評価できる内容となっています。
中級では、問診表から見える事、摂食嚥下の評価、ミールラウンド時の観察ポイント、嚥下障害の評価から訓練メニューを考え、助言、報告書作成まで学べます。
上級では、摂食嚥下の評価や訓練、食事指導、食物形態について症例別に再度検証し、なぜその訓練が必要なのかを、筋肉の動きを通して学ぶことができます。
摂食嚥下評価から訓練までを系統的に考えることができ、さらに、胃瘻の方、経管栄養の方の摂食機能訓練についても、事例を通して一緒に考えていただきます。
事例から学ぶことが多いため、実際に関わった事例紹介なども行います。
まとめ

嚥下障害は、高齢者であれば誰にでも起こり得る障害です。
嚥下障害の症状が見られたら摂食嚥下の評価や訓練を行い、嚥下機能を回復させ、誤嚥を予防して、誤嚥性肺炎にならないようにすることが重要です。
また、嚥下障害のある人が食べづらい食べ物、誤嚥を起こしやすい食物形態をあらかじめ把握しておきましょう。
そのほか、口腔内の細菌を繁殖させないように歯磨きなどの口腔ケアをしっかり行うことも大切です。
復職や多様な働き方の相談、キャリアアップのための勉強やさまざまなセミナーをDキャリアプラスでは提供しています。
【関連コラム】







